
شیوع دوباره سیفیلیس عفونی در کانادا
نوزادان مبتلا به سیفلیس در کانادا در طی 4 سال 13 برابر بیشتر شده اند.
بهناز رهبر – تورنتو |در دههی گذشته، با تلاش کادر درمان و پیشگیری های لازم ابتلا به سیفیلیس در نوزادان در کانادا تقریباً از بین رفته بود , اما تقریباً ۱۴،۰۰۰ مورد سیفیلیس عفونی و ۱۱۷ عفونت مادرزادی در سراسر کانادا در سال ۲۰۲۲ مشاهده شده است. علایم هشدار دهندهای وجود دارد که عفونت باکتریایی انتقالی جنسی (STI) — که به دلیل ایجاد زخمهای بی درد، آسیب به اعضا و نوزادان مرده ایجاد می شود — در حال بازگشت است. ابتدا، نرخها از اواسط دهه ۲۰۰۰ میلادی بین بزرگسالان افزایش یافت، سپس یک افزایش نگرانکننده در عفونت های مادرزادی که از مادران به نوزادانشان منتقل میشود، آغاز شد.
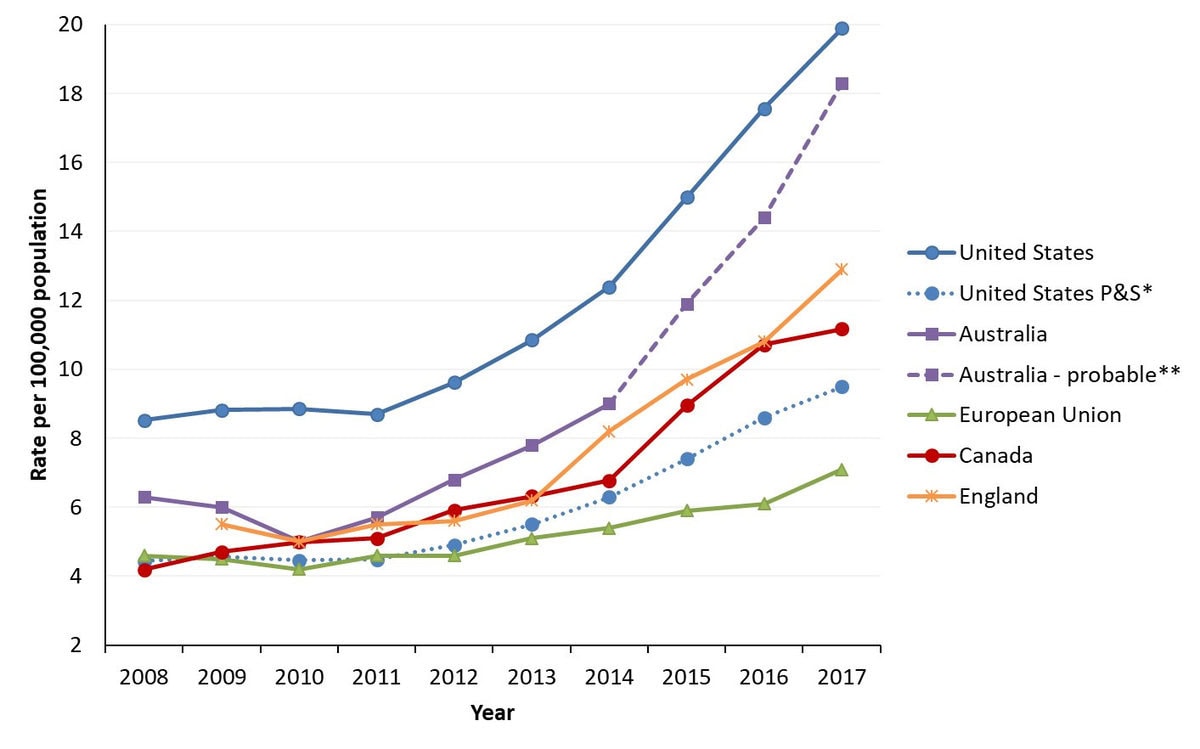
آخرین دادههای فدرال نشان میدهد که در سراسر کشور تقریباً ۱۴،۰۰۰ مورد سیفیلیس عفونی در سال ۲۰۲۲ و همچنین ۱۱۷ مورد عفونت مادرزادی وجود داشته است. این افزایش تقریباً ۱۵ برابری نسبت به هشت مورد در کشور بود که ۵ سال قبل از آن گزارش شده است.
پاتریک اوبراین، یک پرستار متخصص در مرکز سلامت جنسی اتاوا گفت: “وقتی کار خود را در عملیات بالینی شروع کردم، کمی بیشتر از ۲۰ سال پیش، هر چند ماه سیفیلیس را مشاهده میکردیم و الان میگویم که این موضوع به صورت روزانه اتفاق می افتد”.
دلیل خاصی برای توضیح افزایش سیفیلیس در جمعیتهای گستردهتری نسبت به گذشته وجود ندارد. پزشکان معتقدند که تغییر در رفتارهای جنسی و عدم دسترسی به خدمات بهداشتی برای کاناداییان محروم، محیطی را فراهم میکند که این عفونتها به طور آرام و خاموش در حال گسترش هستند. برای شان رورک، یک دانشمند سلامت شهری در مرکز MAP برای حل مسائل سلامت شهری بیمارستان مایکل، یکی از نگرانکنندهترین مسائل، کمبود “اراده سیاسی” برای تامین و اجرای راهحلهاست زمانی که اعداد STI “بالاتر می رود و بدتر میشود”.
هرچند مقامات فدرال سیفیلیس را یک “بحران مستمر” خواندهاند، اما رورک گفت این موقعیت باید به عنوان یک فوریت نامیده شود که نیاز به تلاشهای فوری دارد — قبل از اینکه کاناداییان آسیبپذیرتر بار فشار افزایشی بروز ویروس را ببینند. او گفت: “ما آنها را نادیده گرفتیم و آن ها را ناامید کردیم.
داده ها نشان می دهد که این بحران در سراسر کاناداست. دادههای فدرال نشان میدهد که سه بیماری مقاربتی باکتریایی – کلامیدیا، سوزاک و سیفلیس – در سالهای قبل از همهگیری کووید-19 به طور پیوسته در کانادا در حال افزایش بودند. در حالی که میزان کلامیدیا و سوزاک از سال 2020 کاهش یافت، احتمالاً به دلیل کاهش آزمایش در طول محدودیتهای مرتبط با کووید، سیفلیس روند صعودی خود را پس از یک آرامش کوتاه حفظ کرد و همچنان یکی از نگرانیهای اصلی مقامات بهداشت عمومی است. موارد تولد نوزادان با سیفلیس مادرزادی در سال گذشته دو برابر شد.
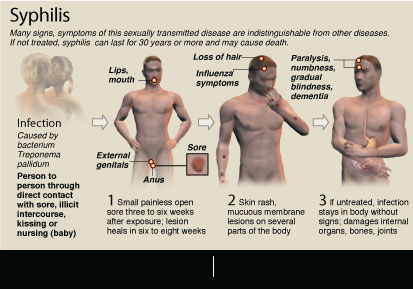
STI توسط باکتری مارپیچی شکل Treponema pallidum ایجاد می شود و از طریق تماس مستقیم با فردی که از طریق رابطه جنسی واژینال، مقعدی یا دهانی آلوده شده است منتقل می شود. بدون درمان، سیفلیس میتواند به قلب، مغز یا سایر اندامها آسیب برساند – و اگر فردی باردار باشد، میتواند به جنین او سرایت کند و در صورت زنده ماندن نوزاد، منجر به نرخ بالای مردهزایی و آسیبهای زیادی بر سلامتی او شود.
رورک گفت: “آنها می توانند ناشنوا یا نابینا باشند، ممکن است ناتوانی های یادگیری داشته باشند.”
کارشناسان می گویند تعداد نوزادان آلبرتا که با سیفلیس متولد می شوند با سرعت نگران کننده ای در حال افزایش است. بر اساس آمار فدرال، آلبرتا، مانیتوبا، ساسکاچوان و سرزمین های شمال غربی از جمله مناطقی هستند که در سال های اخیر آسیب دیده اند. گزارش رویترز در مارس 2023 اشاره کرد که در مارس 2023، نرخ سفلیس در کشور نیز سریعتر از ایالات متحده یا اروپا در حال افزایش است، که به افزایش دسترسی ضعیف به مراقبتهای بهداشتی و تبعیضهایی که جوامع بومی کانادا با آن روبهرو هستند، متمرکز در سراسر دشتها اشاره کرد.
اما بحران در سراسر کانادا است. در انتاریو، نرخ ها به بالاترین سطح خود در سال 2022 رسید، تقریباً 24 مورد در هر 100,000 نفر، با آمار پایان سال بیش از 3500 عفونت. (این نزدیک به همان تعداد موارد گزارش شده در کل کشور در سال 2016 است.)
این استان همچنین تغییر قابل توجهی را ثبت کرده است که در آن جمعیت ها در حال آلوده شدن هستند. در حالی که سفلیس به طور سنتی در بین مردان – و عمدتاً مردانی که با مردان رابطه جنسی دارند، بیشتر دیده میشود، چندین متخصص خاطرنشان کردند – مقامات بهداشت عمومی انتاریو افزایش ثابتی را در بین زنان مشاهده کردهاند، به طوری که این میزان از کمتر از یک مورد در هر 100,000 زن در سال 2013 به 7.5 مورد به ازای هر 100,000 زن تا سال 2022 افزایش یافته است.
مقامات بهداشتی می گویند در جوانان تقریبا دو برابر شده است. اما برخی ممکن است ندانند که به آن مبتلا هستند. روند مشابهی در بریتیش کلمبیا وجود دارد و آخرین دادههای این استان نشان میدهد که نسبت موارد جدید سیفلیس در مردانی که با مردان رابطه جنسی دارند از 84 درصد در سال 2018 به 33 درصد تا اواسط سال 2023 کاهش یافته است.

در همین حال، نسبت عفونت در میان مردانی که فقط با زنان رابطه جنسی دارند، و زنانی که فقط با مردان رابطه جنسی دارند، در طی همان بازه زمانی پنج ساله به طور چشمگیری افزایش یافته است – به طوری که این دو گروه اکنون اکثریت قریب به اتفاق همه عفونتهای سیفلیس در سال قبل را تشکیل میدهند. این میزان از 14 درصد در سال 2018 به 65 درصد در سال گذشته جهش کرد.
دکتر تروی گرنان، پزشک ارشد برنامه HIV/STI در دانشگاه در مرکز کنترل بیماری (BCCDC) خاطرنشان کرد: «ما انتظار داریم که برخی از این افراد به طور بالقوه مواردی از سیفلیس مادرزادی داشته باشند، به ویژه اگر موانعی برای دسترسی به مراقبت های بهداشتی در طول بارداری وجود داشته باشد.»
او آن را یک نتیجه “ویرانگر و قابل پیشگیری” خواند. (سیفلیسی که در دوران بارداری فرد از طریق غربالگری قبل از تولد تشخیص داده می شود را می توان با یک رژیم اولیه پنی سیلین درمان کرد.) کارشناسان متعدد توافق کردند که گروه های به حاشیه رانده شده از جمله جوامع بومی، افراد بی خانمان و مصرف کنندگان مواد مخدر بار عمده عفونت های مادرزادی را متحمل می شوند.
آدام گرانت، پرستاری در ادمونتون و مدیر تیم بیماری های مقاربتی و منتقله از راه خون که با خدمات بومی کانادا رهبری می شود، با افراد باردار ملاقات کرده است که متوجه می شود در مقاطع مختلف بارداری خود به سیفلیس مبتلا شده اند. در بسیاری از موارد، این افراد در مناطق دور افتاده زندگی می کنند و فاقد وسایل حمل و نقل برای دسترسی به مراقبت هستند، یا به سادگی دسترسی به ارائه دهنده مراقبت اولیه ندارند.

او گفت: “بعضی از افراد زایمان کردند و سپس متوجه شدند که به سیفلیس مبتلا شده اند، زیرا هرگز مراقبت های قبل از زایمان را انجام نداده اند.”
تغییر در اعمال جنسی ممکن است باعث افزایش STI شود.
در حالی که جوامع آسیبپذیر ممکن است بیشتر در معرض خطر باشند، بسیاری از کارشناسان گمان میکنند که تغییرات در شیوههای جنسی تا حدی به بازگشت سیفلیس دامن میزند. ظهور اپلیکیشنهای دوستیابی آنلاین،که منجر به داشتن چندین شریک جنسی در افراد میشود، یکی از نظریههای پیشرو است. اوبایرن از بهداشت عمومی اتاوا، گفت که گرایش به سمت رابطه جنسی دهانی بیشتر نیز می تواند نقش داشته باشد، او تاکید کرد که مردم فکر می کنند ایمن تر است زیرا راه انتقال احتمالی HIV نیست، حتی اگر یک راه رایج انتقال سیفلیس است.
گرنان خاطرنشان کرد: استفاده رو به رشد از داروی پیشگیری از مواجهه یا(PrEP) که در پیشگیری از عفونت HIV بسیار موثر بوده است – همچنین به طور قابل درک منجر به این تغییرات رفتاری شد. وی افزود: «در حال حاضر برخی افراد کمتر از کاندوم استفاده می کنند یا اصلا از آن استفاده نمی کنند.»

سیفلیس در شمال شرقی انتاریو تجدید حیات می کند.
دکتر کوین وودوارد، دانشیار دانشگاه مک مستر در همیلتون و مدیر پزشکی و اجرایی HQ تورنتو، مرکز بهداشتی ارائه دهنده بیماری های مقاربتی و آزمایش HIV، خاطرنشان کرد: “آگاهی از بیماری های مقاربتی باکتریایی نیز با گذشت زمان کاهش یافت و پزشکان را وادار کرد که تصور کنند سیفلیس دیگر یک تهدید نیست.”
او گفت که پزشکان بیشتری باید سیفلیس را در غربالگری های معمول بگنجانند. و این در صورتی است که در وهله اول هر شخص باید یک ارائه دهنده مراقبت های اولیه داشته باشد، اما نظرسنجی ها حاکی از آن است که از هر پنج کانادایی یک نفر پزشک خانواده یا پرستاری ندارد که بتواند به طور منظم به او مراجعه کند.

آگاهی بیشتر و غربالگری بیشتر لازم است.
برای مبارزه با این روندها و محدود کردن میزان STI باکتریایی، کارشناسان پزشکی CBC News با آنها موافقت کردند که کانادا باید راه حل های مختلفی را اجرا کند، از جمله افزایش آگاهی جامعه پزشکی و عموم مردم، افزایش دسترسی به آزمایش و غربالگری، و بودجه بیشتر و دسترسی هدفمند برای جوامعی که به شدت آسیب دیده اند. دکتر روپرت کاول، متخصص بیماری های عفونی، خاطرنشان کرد: همچنین امیدهای زیادی برای استفاده نهایی از درمان های مبتنی بر آنتی بیوتیک شامل داکسی سایکلین وجود دارد، که مطالعات متعدد نشان می دهد که می تواند تعداد عفونت های سیفلیس، کلامیدیا و سوزاک را در صورت تجویز به افراد پس از مواجهه کاهش دهد. موارد سیفلیس در نوزادان در کانادا در بحبوحه ناکامی های مراقبت های بهداشتی به شدت افزایش یافته است.
اما در این میان، “ما باید خدمات تست را مدرن کنیم.” این نوع نوآوری شامل ابتکار GetaKit است که توسط دانشگاه اتاوا اجرا میشود، که یک سرویس پستی برای درخواستهای افراد برای آزمایشهای STI است که میتوانند به آزمایشگاههای سراسر انتاریو منتقل شوند. رورک، در تورنتو، همچنین می خواهد گزینه های خودآزمایی را در کانادا ببیند. سال گذشته، تنظیمکنندههای فدرال دستگاه سریعی را تأیید کردند که میتواند هم برای اچآیوی و هم برای سیفلیس آزمایش کند، که بخشی از آن توسط رورک و آزمایشهای بالینی دیگر محققان تامین شده است – اما هنوز هم فقط در محیطهای پزشکی، توسط کارکنان آموزش دیده قابل استفاده است.
سخنگوی وزارت بهداشت کانادا در بیانیهای به سیبیسی نیوز گفت که هنوز هیچ درخواستی برای خودآزمایی سیفلیس دریافت نکرده است. این بیانیه ادامه میدهد که دولت فدرال دستورالعملهای ملی سفلیس را منتشر میکند، ظرفیت افزایشی را برای مناطق تحت تأثیر شیوع بیماری فراهم میکند، و بودجه «مستمر و محدود» را برای سازمانهای مبتنی بر جامعه برای انجام خدمات ، آموزش و آزمایش ارائه میکند. داده ها نشان می دهد که نوزادان مبتلا به سیفلیس در کانادا در طی 4 سال 13 برابر بیشتر شده اند.

آژانس بهداشت عمومی کانادا همچنین میزبان کنفرانس ملی مبارزه با سیفلیس مادرزادی در اتاوا در 28 و 29 فوریه برای بحث در مورد راه حل های مبتنی بر شواهد است. رورک یکی از شرکت کنندگان است، اما او گفت که کانادا باید سریعتر از راه حل هایی که در حال حاضر وجود دارد استفاده کند، پس از سال ها صدور گزارش ها و هشدارهایی مبنی بر اینکه سیفلیس یک تهدید رو به رشد برای سلامت عمومی است. او گفت: «آنها کارشناسان را در سراسر کشور گرد هم می آورند تا درباره بسیج دانش صحبت کنند، اما ما به «دانش» یا «بسیج» نیاز نداریم. ما نیاز به اقدام داریم. ما به جوامع و تیمهای مراقبت بهداشتی نیاز داریم که مردم را فورا آزمایش و درمان کنند.
منتشر شده در شبکه سی بی سی
به قلم لورن پلی








